3.1.
Профилактика инфекционных болезней
Методические указания МУ 3.1.3260-15
«Противоэпидемическое обеспечение населения в условиях чрезвычайных ситуаций, в
том числе при формировании очагов опасных инфекционных заболеваний»
(утв. Федеральной службой по надзору в сфере защиты прав потребителей и
благополучия человека, Главным государственным санитарным врачом РФ 24 марта
2015 г.)
Дата
введения 24 марта 2015 г.
1. Область применения
1.1. Настоящие методические указания определяют организацию
и осуществление комплекса противоэпидемического обеспечения в условиях
чрезвычайных ситуаций (ЧС) и при ликвидации их последствий.
1.2. Настоящие методические указания предназначены для
специалистов органов, осуществляющих государственный санитарно-эпидемиологический
надзор, независимо от ведомственной принадлежности, а также могут быть
использованы органами государственной власти в сфере охраны здоровья и
медицинскими организациями.
1.3. Настоящие методические указания могут применяться при работе
на территории Российской Федерации и за рубежом.
2. Термины и сокращения
|
ИБ
|
-
|
инфекционная больница
|
|
МО
|
-
|
медицинская организация
|
|
ОКИ
|
-
|
острая кишечная инфекция
|
|
ОРВИ
|
-
|
острая респираторная вирусная
инфекция
|
|
ПВР
|
-
|
пункт временного размещения
|
|
ЧС
|
-
|
чрезвычайная ситуация (обстановка
на определенной территории сложившаяся в результате аварии, опасного
природного явления, катастрофы, стихийного или иного бедствия, которые могут
повлечь или повлекли за собой человеческие жертвы, ущерб здоровью людей или
окружающей среде, значительные материальные потери и нарушение условий
жизнедеятельности людей). ЧС природного и техногенного характера
подразделяются на ЧС локального характера, ЧС муниципального характера, ЧС
межмуниципального характера, межрегионального и ЧС федерального характера в
зависимости от распространения, числа пострадавших людей и размеров
материального ущерба.
|
3. Общие положения
3.1. Противоэпидемическое обеспечение в условиях ЧС - это
комплекс мер, направленный на недопущение возникновения и распространения
инфекционных и паразитарных болезней среди людей в зоне ЧС различного
характера.
3.2. Противоэпидемическое обеспечение проводится на всех
этапах ликвидации последствий ЧС, включая передвижение, транспортировку,
размещение населения, период восстановительных работ и адаптационный период
перемещенного населения на новом месте жительства или при возвращении в места
прежнего проживания.
3.3. Комплекс мер по противоэпидемическому обеспечению
организуют территориальные органы, осуществляющие федеральный государственный
санитарно-эпидемиологический надзор при координирующей роли Главного
государственного санитарного врача Российской Федерации.
По решению Главного государственного санитарного врача
Российской Федерации проводится усиление территориальных подразделений
специализированными противоэпидемическими бригадами (СПЭБ) Роспотребнадзора.
3.4. Основными принципами противоэпидемического обеспечения
в условиях ЧС являются:
- использование всей нормативной методической базы
санитарного законодательства Российской Федерации;
- приоритетность превентивных мер по недопущению заноса
инфекции и формирования эпидемических очагов;
- единый подход к организации противоэпидемических мероприятий
с построением общей системы противодействия факторам катастрофы;
- постоянная готовность сил и средств органов и организаций,
осуществляющих и обеспечивающих федеральный государственный
санитарно-эпидемиологический надзор;
- соответствие содержания и объема мероприятий
санитарно-эпидемиологической обстановке с учетом прогнозирования;
- межведомственное взаимодействие, в том числе с органами
исполнительной власти субъекта Российской Федерации или государственными
структурами страны (при работе за рубежом).
3.5. Массивные разрушения социальной инфраструктуры и
коммунально-бытовых систем на фоне стрессовых факторов в районах природных,
техногенных и социальных катастроф влекут за собой резко выраженное
санитарно-эпидемиологическое неблагополучие населения региона, которое приводит
к созданию условий для активизации путей передачи и формированию очагов
инфекционных и паразитарных болезней, как естественного, так и искусственного
происхождения (акты биотерроризма).
3.6. Неблагоприятные санитарно-гигиенические условия в зонах
чрезвычайных ситуаций характеризуются проблемами жизнеобеспечения пострадавшего
населения, что требует проведения многопланового комплекса мероприятий,
направленных на стабилизацию обстановки.
3.7. При планировании противоэпидемической работы в зоне ЧС
следует учитывать, что вероятность появления инфекционных заболеваний среди
эвакуированных в местах их временного размещения прямо коррелирует с
длительностью воздействия неблагоприятных факторов при их нахождении в зоне ЧС.
Под воздействием негативных факторов, формирующих и сопровождающих чрезвычайную
ситуацию, активизируется механизм передачи возбудителей инфекционных
заболеваний, что приводит к сокращению инкубационного периода заболеваний до
минимального, а также к увеличению количества инфицированных лиц, которые могут
рассматриваться в качестве источника инфекции.
Активизируются существующие природные очаги зоонозных
инфекций, профилактическую работу в отношении которых необходимо проводить с
учетом времени года.
Из-за снижения резистентности организма у переселенцев,
страдающих хроническими инфекциями органов дыхания (например туберкулезом),
происходит активизация инфекционного процесса и, как следствие, массивное
выделение возбудителя заболевания во внешнюю среду, что представляет опасность
для окружающих.
Вследствие резкого ухудшения санитарно-бытовых условий
возможно распространение среди пострадавшего населения паразитозов: педикулеза
и чесотки.
Источники антропонозных инфекций чаще всего находятся среди
пострадавшего населения, включая перемещенных лиц, но возможен занос инфекции
спасателями, а также местным населением при контакте с ним в местах временного
размещения.
Наиболее вероятными эпидемиологическими осложнениями в
местах временного размещения остаются острые кишечные инфекции вирусной и
бактериальной природы (ротавирусная, норовирусная и энтеровирусная инфекции,
шигеллезы, сальмонеллезы, брюшной тиф и паратифы, вирусный гепатит А), острые
респираторные инфекции (дифтерия, менингококковая инфекция, ОРВИ, грипп, корь,
паротит и др.).
3.8. Эпидемический очаг в районах стихийных бедствий,
техногенных и социальных катастроф имеет следующие характерные особенности:
- массовое заражение людей и формирование множественных
очагов за счет активизации механизмов передачи возбудителей инфекций в зонах
массовых разрушений;
- длительность действия очага (особенно природно-очаговых
инфекций) из-за продолжающегося заражающего действия не выявленных источников;
- уменьшение периода проявления заболевания от момента
заражения в результате постоянного контакта с не выявленными источниками
инфекции, снижение резистентности организма человека и большой инфицирующей
дозы возбудителей;
- отсутствие защиты населения и пораженных от контакта с
заразными больными в связи с несвоевременной изоляцией инфекционных больных;
- наличие различных клинических форм инфекционных болезней и
несвоевременность диагностики.
Все это требует проведения комплекса противоэпидемических
мероприятий с целью недопущения заноса и распространения инфекций различного
происхождения, формирования эпидемических очагов, как среди пострадавшего
населения, так и среди сотрудников, занимающихся ликвидацией ЧС.
3.9. Основными направления
противоэпидемической работы в зоне ЧС, являются:
- контроль соблюдения санитарно-эпидемиологических
требований за размещением, питанием, водоснабжением, банно-прачечным
обслуживанием, как на этапах эвакуации, так и в местах временного проживания
пострадавшего населения;
- организация гигиенической экспертизы, мониторинга и
лабораторного контроля качества продовольствия, питьевой воды, воздушной среды,
почвы;
- организация взаимодействия с местными органами
здравоохранения, органами государственной власти и другими заинтересованными
ведомствами, функционирующими в зоне ЧС;
- оценка эпидемиологической обстановки и её прогнозирование,
планирование и оптимизация комплекса противоэпидемических мер;
- организация проведения комплекса
санитарно-противоэпидемических (профилактических) мероприятий по предупреждению
заноса, возникновения и распространения инфекционных и паразитарных заболеваний
среди населения;
- организация иммунизации по эпидемическим показаниям и
экстренной профилактики (бактериофаги, противовирусные, иммуномодулирующие
средства) определенным контингентам среди населения, перемещенным лицам;
- организация активного мониторинга за инфекционной и
паразитарной заболеваемостью населения, проведение оперативного
эпидемиологического анализа, организация быстрого реагирования при регистрации
случаев инфекционных заболеваний с изоляцией больных, выявлением лиц,
подвергшихся риску заражения, организацией дезинфекционных мероприятий и
мероприятий экстренной профилактики;
- эпидемиологическое расследование случаев инфекционных и
паразитарных болезней с установлением причинно-следственной связи формирования очагов;
- организация комплекса мер по локализации и ликвидации
эпидемических очагов различного происхождения, в том числе при
биотеррористических актах.
4. Основные организационные меры противоэпидемического обеспечения в
условиях ЧС
4.1. Для организации противоэпидемического обеспечения в
условиях ЧС органы, осуществляющие федеральный государственный
санитарно-эпидемиологический надзор, должны владеть следующей информацией о
пострадавшей территории:
- численность населения;
- число погибших и пострадавших в результате ЧС;
- инфекционная заболеваемость с анализом, выделением
актуальной проблематики и определением очагов природных инфекций,
- перечень сибиреязвенных захоронений и их состояние,
- охват иммунизацией населения, как в рамках национального
календаря, так и в рамках календаря по эпидемическим показаниям;
- основные социально-значимые объекты (детские сады, школы,
больницы и другие), количество и пропускная способность банно-прачечных
учреждений, дезинфекционных средств и техники, включая дезинфекционные камеры.
Потребность определяется из расчета ежедневной санитарной обработки 10 %
эвакуированного населения;
- число медицинских учреждений, в том числе принимающих
инфекционных больных, их коечная емкость, укомплектованность медицинскими
кадрами, состояние данных объектов в условиях ЧС;
- наличие организаций, осуществляющих услуги по дезинфекции
(дератизации, дезинсекции) и наличие запасов дезинфекционных средств;
- наличие резерва средств экстренной профилактики
(иммунобиологические и лекарственные препараты, средства индивидуальной защиты)
для населения;
- наличие планов по развертыванию дополнительных коек, в том
числе инфекционного профиля.
4.2. При планируемом перемещении населения из зоны ЧС
необходимо иметь следующую информацию:
- график отправки людей с указанием времени, места сбора и
вида используемого транспорта;
- численность формируемых групп, контингент и маршруты
движения;
- места прибытия (конечные точки маршрутов для расчета
питания и обеспечения в пути следования, а также для передачи информации в
курирующий территориальный орган);
- число сопровождающих лиц, в том числе медицинских
работников
4.3. Органы, осуществляющие федеральный государственный
санитарно-эпидемиологический надзор на пострадавшей территории, должны
немедленно разработать План противоэпидемического обеспечения конкретной
территории в условиях ЧС (далее - План) и согласовать его с Главным
государственным санитарным врачом Российской Федерации.
В Плане необходимо предусмотреть разделы с указанием
ответственных лиц и исполнителей в соответствии с основными направлениями
противоэпидемической работы (п. 3.9).
Положения Плана могут вноситься в общий План действий на
уровне субъекта Российской Федерации и закрепляться решением чрезвычайных
комиссий или других координирующих органов.
План является динамичным документом и актуализируется по
мере развития ситуации.
При составлении Плана необходимо использовать имеющиеся
документы - Программы и Планы по санитарной охране территории, ликвидации
очагов опасных инфекционных болезней, оперативного оповещения на территории и
другие документы.
Отдельным приложением к Плану должен быть Порядок
оперативного реагирования при возникновении случаев, подозрительных на опасное
инфекционное заболевание.
Комплекс мер по реагированию должен быть основан на
действующих методических документах с учетом ситуации.
4.4. В зоне ЧС, как правило, формируется оперативный
межведомственный штаб, возглавляемый представителями органов исполнительной
власти субъекта Российской Федерации, в котором обязательно принимают участие
представители органов, осуществляющих федеральный государственный
санитарно-эпидемиологический надзор.
4.5. Противоэпидемические мероприятия в населенных пунктах,
а также при следовании лиц из зоны ЧС авиатранспортом, автотранспортом и водным
транспортом организуются закрепленными территориальными органами,
осуществляющими государственный санитарно-эпидемиологический надзор.
Противоэпидемические мероприятия в отношении лиц, следующих железнодорожным транспортом,
организуются органами, осуществляющими государственный
санитарно-эпидемиологический надзор на железнодорожном транспорте.
4.6. Территориальные органы, осуществляющие государственный
санитарно-эпидемиологический надзор, на этапах перемещения (эвакуации)
населения организуют:
- оценку и контроль за соблюдением санитарных требований к
размещению эвакуированного населения;
- участие в выборе и оборудовании помещений в местах
отправки, прибытия и окончательного размещения, а также санитарно-эпидемиологический
надзор за ними;
- организацию медицинских осмотров эвакуируемых и
мероприятий по санитарной обработке;
- организацию и контроль за профилактическими мерами по
эпидемическим показаниям (иммунизация, экстренная профилактика);
- организацию и проведение санитарно-эпидемиологического
надзора во время следования в поездах, судах, по шоссейным дорогам, на
самолетах;
- осуществление санитарно-эпидемиологического надзора за
местами питания и водоснабжения.
Ответственные лица за санитарно-противоэпидемическое
обеспечение эвакуируемых должны иметь постоянную связь с ответственными
представителями органов, осуществляющих эвакуацию пострадавшего населения.
4.7. При оценке условий размещения пострадавшего населения,
органы, осуществляющие федеральный государственный санитарно-эпидемиологический
надзор руководствуются действующими нормативными методическими документами.
4.8. Противоэпидемические мероприятия в пути следования
включают:
- выявление, изоляцию и госпитализацию инфекционных больных в
близлежащие больницы, расположенные на путях эвакуации;
- установление медицинского наблюдения за контактными
лицами;
- организацию контроля за питанием, обеспечением
доброкачественной питьевой водой;
- проведение дезинфекционных мероприятий.
При перевозке организованных групп населения должно быть
предусмотрено медицинское сопровождение.
Рекомендуемое число медицинских работников, сопровождающих
пострадавшее население в пути следования, определяется из расчета:
до 300 человек - фельдшер и медицинская сестра;
от 300 до 500 человек - врач и медсестра;
от 500 до 1000 человек - врач и 2 медсестры.
Рекомендуемое число медицинского персонала должно быть
увеличено при эвакуации детских групп и больных.
В пути следования более 1-х суток должно быть предусмотрено горячее
питание либо силами местных и железнодорожных предприятий общественного
питания, либо с помощью полевых кухонь.
4.9. При появлении в пути следования больных с подозрением
на инфекционное заболевание, противоэпидемические мероприятия организуются и проводятся
в соответствии с действующими нормативными методическими документами в
зависимости от предполагаемой нозологической формы.
4.10. В местах прибытия пострадавшего населения органы,
осуществляющие федеральный государственный санитарно-эпидемиологический надзор:
- участвуют в выборе территорий для размещения пострадавших,
организуют санитарно-эпидемиологический надзор в ПВР и в местах длительного
расселения;
- организуют комплекс санитарно-противоэпидемических
(профилактических) мероприятий, направленных на недопущение завоза и
распространения инфекционных и паразитарных болезней, включающий проведение
иммунизации по эпидемическим показаниям, прием средств экстренной профилактики,
дезинфекционные обработки;
- участвуют в подготовке медицинских организаций к приему
инфекционных больных, в том числе в обучении медицинского персонала;
- участвуют в формировании и актуализации эпидемического
резерва территории;
- проводят эпидемиологическое расследование и организуют
проведение комплекса санитарно-противоэпидемических (профилактических)
мероприятий в случае выявления больных инфекционными и паразитарными болезнями
в соответствии с действующими нормативными методическими документами.
4.11. Территориальные органы, осуществляющие федеральный
государственный санитарно-эпидемиологический надзор, задействованные в
мероприятиях по санитарно-противоэпидемическому обеспечению в зоне ЧС ежедневно
докладывают по ситуации и проведенных мероприятиях в Федеральную службу по
надзору в сфере защиты прав потребителей.
5. Организация медицинской помощи инфекционным больным
5.1. На догоспитальном этапе медицинская помощь инфекционным
больным оказывается персоналом медицинского пункта, который формируется в ПВР или
другими медицинскими организациями при активном обращении больного.
В составе медицинского пункта ПВР организуется изолятор на
две инфекции - с воздушно-капельным и фекально-оральным механизмом передачи.
При выявлении инфекционных больных в ПВР персонал
медицинского пункта помещает их в изолятор, оказывает первую медицинскую
помощь, собирает эпидемиологический анамнез, оформляет соответствующую
медицинскую документацию, организует отправку заболевших в соответствующий
инфекционный стационар специальным транспортом, вызывает на себя
врачей-инфекционистов для проведения активного выявления больных среди
контактных лиц.
О случае выявления инфекционного больного по доступным
средствам связи немедленно информируется территориальный орган, осуществляющий
федеральный государственный санитарно-эпидемиологический надзор, при этом
обязательно готовится и направляется экстренное извещение установленной формы.
Первичные противоэпидемические мероприятия проводятся силами
персонала медицинского пункта.
При обращении инфекционного больного в любую другую
медицинскую организацию порядок извещения и принятия мер проводится в
соответствии с действующими нормативными методическими документами в отношении
подозреваемой нозологической формы.
5.2. Органы управления здравоохранением в местах размещения
ПВР для пострадавшего населения, должны быть готовы к одномоментной
госпитализации большого количества инфекционных больных, что требует проработки
вопроса увеличения коечного фонда, в том числе с перепрофилированием
соматических стационаров в инфекционные. Перечень соматических стационаров или
отделений, которые в чрезвычайных ситуациях планируется использовать в качестве
инфекционных, должен быть предусмотрен планами по санитарной охране территории,
а также оперативно утвержден решением органов исполнительной власти региона или
муниципального образования (санитарно-противоэпидемической комиссией или
штабом).
В планах перепрофилирования соматических стационаров в
инфекционные следует предусмотреть также выделение детских инфекционных
отделений.
При перепрофилировании соматических стационаров в
инфекционные, а также при развертывании временных инфекционных стационаров и
провизорных отделений на базе административных и общественных зданий необходимо
учитывать возможность выполнения требований санитарно-противоэпидемического
режима (Приложение 3).
В случаях, когда планировка зданий, предназначенных для
развертывания в них инфекционных стационаров, не позволяет обеспечить
необходимый противоэпидемический режим, проводятся соответствующие
приспособительные работы, объем, виды и перечень которых заранее закладываются
в планы.
5.3. В целях сокращения времени на перепрофилирование
соматических больниц или приспособление выделяемых помещений под инфекционные
стационары необходимо соблюдать очередность проведения работ. В первую очередь
проводятся мероприятия по подготовке помещений для развертывания в них основных
служб: приемно-сортировочного отделения, лабораторий (клинической и бактериологической),
палат для больных, санитарного пропускника, аптеки; во вторую очередь
развертываются вспомогательные подразделения - пищеблок, складские помещения,
общежитие для персонала.
5.4. Перед развертыванием инфекционного стационара
(провизорного отделения) на базе административных или жилых зданий необходимо
предусмотреть и провести следующие подготовительные работы:
- освободить помещение от ненужной мебели и другого
имущества;
- провести дезинфекционные, дезинсекционные и
дератизационные мероприятия;
- герметизировать окна и двери (в случае необходимости
открывающиеся фрамуги оборудовать мелкоячеистой сеткой);
- провести необходимые работы по выбору помещений с учетом
организации воздушных потоков;
- выделить емкости для сбора и дезинфекции жидких отходов;
- оборудовать площадку и установить контейнеры для сбора
пищевых отходов и сухого мусора;
- установить контрольно-пропускные пункты.
6. Порядок перевода на строгий противоэпидемический режим медицинской
организации (инфекционного профиля) в случае госпитализации больного с
подозрением на особо опасную инфекцию
6.1. Медицинская организация (инфекционного профиля)
переводится на строгий противоэпидемический режим (далее СПЭР) в случае
госпитализации больных чумой, контагиозными геморрагическими лихорадками,
оспой, ТОРС, гриппом, вызванным новым высокопатогенным подтипом вируса (далее
Болезнь). При поступлении больных холерой медицинская организация переводится
на режим, предусмотренный действующими нормативными методическими документами.
6.2. Лица с подозрением на Болезнь госпитализируются в
отдельный бокс инфекционного отделения с автономной вентиляцией. В случае
отсутствия автономной вентиляции - вентиляционное окно бокса должно быть
герметично закрыто.
6.3. План-схема перевода на СПЭР готовится заранее и утверждается
руководителем медицинской организации при согласовании руководителя
территориального органа, осуществляющего федеральный государственный
санитарно-эпидемиологический надзор.
6.4. При переводе на СПЭР весь персонал инфекционного
отделения (или соответствующего отделения инфекционной больницы) всю работу по
уходу и лечению больных проводит в защитной одежде - противочумном костюме I
типа или промышленных аналогах (типа «Кварц», «Алмаз» и другие). Режим смены и
обеззараживания костюмов устанавливается в соответствии с действующими
нормативно-методическими документами и инструкцией по применению
(продолжительность непрерывной работы в костюме I типа не должна превышать 4 ч,
в жаркое время года сокращается до 2 ч).
6.5. Дезинфекционный режим, нормы расхода дезинфицирующих
средств и методы их применения устанавливаются в зависимости от вида
возбудителя Болезни и в соответствии с действующими санитарными правилами по
безопасности работ с микроорганизмами I-II групп патогенности (опасности),
соответствующими инструкциями и методическими указаниями.
При опасных вирусных геморрагических лихорадках используют 3
% раствор NaOH или 6 % раствор перекиси водорода с 0,5
% моющим средством или другие дезинфицирующие средства с доказанной
противовирусной активностью для этой группы возбудителей в соответствии с
инструкцией по применению. При переводе на СПЭР весь персонал медицинской
организации должен пройти инструктаж по мерам безопасности при использовании
для обеззараживания щелочных растворов, с занесением в специальный журнал.
6.6. После доставки больного в стационар, транспорт и
предметы, использованные при транспортировке, обеззараживают на специально
оборудованной площадке силами бригады дезинфекторов. По окончании каждого рейса
персонал, сопровождающий больного, обязан продезинфицировать обувь, руки (в
перчатках) и полиэтиленовые (клеенчатые) фартуки, дополнительно надеваемые при
перевозках больных с подозрением на особо опасные инфекции. Все члены бригады
после смены обязаны пройти санитарную обработку.
На территории больницы оборудуют площадку дезинфекции
транспорта, используемого для перевозки больных.
6.7. Пищу для больных, находящихся в отделении, переведенном
на СПЭР, доставляют в посуде кухни к передаточному пункту, там переливают и
перекладывают из посуды кухни в посуду буфетной отделений. В буфетной пищу
подогревают, раскладывают в посуду отделений и разносят по палатам.
Посуду, в которой пища поступает в отделение, обеззараживают
кипячением в раздаточной комнате, после чего бак с посудой передают в буфетную,
где ее моют и хранят до следующей раздачи. Раздаточная должна быть снабжена
всем необходимым для обеззараживания остатков пищи.
Посуда больного после применения погружается в емкость с
дезинфицирующим средством, расположенную в боксе.
6.8. Больные отделения, переведенного на СПЭР, должны
пользоваться туалетами в установленном порядке. Ванные и туалеты должны быть
постоянно закрыты на ключ, который хранится у ответственного лица за соблюдение
противоэпидемического режима. Туалеты открывают для слива обеззараженных
растворов, а ванные - для санобработки выписываемых.
6.9. Перед началом работы в зоне СПЭР сотрудник
инфекционного отделения в санитарном пропускнике для медицинского персонала
снимает одежду и обувь, оставляет ее на индивидуальной (закрепленной) вешалке в
отдельном (специально выделенном помещении), надевает защитную одежду и
проверяет ее подгонку перед зеркалом. После окончания работы в зоне строгого
режима выход в зону ограничения больницы разрешается только через санитарный
пропускник, где персонал проходит полную санитарную обработку, включая
обработку защитной одежды дезинфицирующим раствором перед снятием. Снятая
защитная одежда подлежит обеззараживанию в этом же помещении.
6.10. Персоналу, работающему в зоне СПЭР, ежедневно перед
началом работы проводится измерение температуры тела с занесением результатов в
специальный журнал. Лица с повышенной температурой или плохим самочувствием
направляются в изолятор для сотрудников больницы (который должен быть
организован при переводе на СПЭР), а в местах их пребывания до изоляции
проводится заключительная дезинфекция.
6.11. Во время пребывания в инфекционном отделении в зоне
СПЭР медицинскому персоналу запрещается:
- работать натощак;
- работать без защитной одежды;
- принимать пищу, пить воду, курить, пользоваться туалетом;
- выносить из отделений без дезинфекции любые материалы
(вещи, предметы ухода, документы и др.);
- выходить из помещений на территорию и в хозяйственные службы
в защитной одежде (халатах, пижамах и др.);
- передавать больным продукты питания и другие предметы от
посетителей.
6.12. Истории болезни, другие медицинские документы в
отделении, переведенном на СПЭР, не ведутся. Все необходимые записи делаются на
клеенке простым (химическим) карандашом. Перед выносом указанных записей из
зоны строгого противоэпидемического режима инфекционной больницы они
обеззараживаются путем помещения на 1 - 2 минуту в дезинфицирующий раствор.
6.13. Горячая пища и другие продукты, медикаменты,
хозяйственное имущество доставляются в переведенные на СПЭР отделения через
передаточные пункты, которые соответствующим образом оборудуются в отдельных
комнатах или снаружи под навесом и находятся между зонами строгого режима и
ограничения. В оснащение передаточного пункта входит стол, емкость с
дезинфицирующим раствором, ветошь и устройство для подачи сигнала.
6.14. Реконвалесценты выписываются из больницы после
клинического выздоровления и отрицательных результатов лабораторных исследований.
При выписке проходят полную санитарную обработку и получают
продезинфицированную (камерным способом) одежду и личные вещи.
6.15. В случае смерти больного при подтвержденном
лабораторно диагнозе контагиозной вирусной геморрагической лихорадки, натуральной
оспы, чумы вскрытие не проводится. Труп должен быть обернут тканью с
дезраствором, помещен в непромокаемый конверт (специальный пакет для
захоронений) и направлен на кремацию или захоронен в соответствии с
требованиями по отношению к опасным инфекционным болезням. После перевозки
транспорт и сопровождающие должны быть подвергнуты дезинфекционной обработке.
6.16. С момента выписки (смерти) последнего больного за
медицинским персоналом учреждения устанавливается медицинское наблюдение сроком
на максимальный инкубационный период с ежедневным осмотром и термометрией с
занесением в специальный журнал.
Во всех помещениях инфекционной больницы проводится
заключительная дезинфекция. Мягкий инвентарь, больничное белье и защитную
одежду подвергают камерной дезинфекции.
Комплекс дезинфекционных мероприятий осуществляется
специализированной организацией.
После прохождения медицинским и обслуживающим персоналом
обсервации с полной санитарной обработкой, подразделения инфекционной больницы
(медицинской организации) переводятся на обычный режим работы.
7. Порядок транспортирования больных или лиц с подозрением на болезнь,
вызванную возбудителями особо опасных инфекций
7.1. Больные или лица с подозрением на болезнь, вызванную
особо опасными инфекциями, из эндемичных территорий перевозятся транспортом с
использованием транспортировочного изолирующего бокса (ТИБ), оборудованного
двумя фильтровентиляционными установками, окнами для визуального мониторинга
состояния пациента, двумя парами встроенных перчаток для проведения основных
процедур во время транспортировки.
7.2. Для транспортировки пациента формируются две
медицинские бригады в составе 4-х специалистов каждая - 1 врач
анестезиолог-реаниматолог и 3 средних медицинских работника, обученных
требованиям соблюдения противоэпидемического режима и прошедших дополнительный
инструктаж по вопросам дезинфекции. Медицинские работники осуществляют приём
пациента, его размещение в ТИБ и последующее сопровождение.
7.3. Медицинские работники должны быть одеты в защитную
одежду - стандартный костюм типа Кварц-1М или противочумный костюм I типа с
дополнительным надеванием клеёнчатого (полиэтиленового) фартука.
7.4. Пациента готовят к транспортировке до помещения в ТИБ:
на месте эвакуации врач бригады оценивает состояния пациента на момент
транспортировки и решает вопрос о проведении дополнительных медицинских
манипуляций.
7.5. Пациента размещают внутри камеры транспортировочного
модуля в горизонтальном положении на спине и фиксируют ремнями; в ТИБ помещают
необходимое для транспортировки и оказания медицинской помощи оборудование и
медикаменты; после этого закрывают застёжку-молнию. Проверяют надёжность
крепления фильтров, включают фильтровентиляционную установку на режим
отрицательного давления.
7.6. После помещения пациента в ТИБ медицинский персонал
бригады:
7.6.1. протирает руки в резиновых перчатках и поверхность
клеёнчатого фартука, орошает наружную поверхность транспортировочного модуля
дезинфицирующим раствором с экспозицией в течение 30 минут;
7.6.2. проводит обработку защитных костюмов методом орошения
дезинфицирующим раствором, затем снимает защитные костюмы и помещает их в мешки
для опасных отходов;
7.6.3. наружную поверхность мешков с использованными
защитными костюмами орошает дезинфицирующим средством и относит на транспортное
средство (борт самолёта, корабль, поезд).
7.7. Размещение ТИБ в самолёте производится в максимальной
удалённости от экипажа воздушного судна. После размещения и закрепления
транспортировочного модуля в самолёте место его установки отгораживается от
салона самолёта с использованием плотной плёнки (например, полиэтиленовой или
ПВХ). В салоне самолёта устанавливаются два биотуалета - один для
сопровождающих медицинских работников, второй для резервного экипажа при
длительном перелете.
При перевозке поездом для перевозки больного особо опасной
инфекцией выделяется отдельный вагон. При перевозке водным транспортом -
отдельная каюта с отдельным выходом.
7.8. Для ликвидации возможных аварийных ситуаций, связанных
с разгерметизацией транспортировочного модуля во время полёта в транспортном
средстве формируется аварийный комплект, состоящий из запаса комплектов
защитной одежды в количестве не менее 12 штук, дезинфицирующего раствора,
гидропульта вместимостью 5 л и емкости для замачивания защитной одежды. В
случае возникновения аварийной ситуации во время полёта (переезда, плавания)
медицинский персонал надевает защитную одежду.
7.9. Во время перелёта (переезда, плавания) организуется
посменная работа медицинского персонала для наблюдения за пациентом.
Продолжительность смены - не более 4 часов.
7.10. В аэропорту прибытия (вокзале, порту) медицинский
персонал, сопровождающий пациента, осуществляет дальнейшую транспортировку
пациента в специализированный инфекционный стационар.
7.11. В боксе инфекционного стационара пациента из ТИБ
передают медицинским работникам стационара.
7.12. После доставки больного в стационар медицинский
транспорт и ТИБ, а также находящиеся в нем предметы, использованные при
транспортировке, обеззараживаются силами бригады дезинфекторов на территории
инфекционного стационара на специальной оборудованной стоком и ямой площадке
для дезинфекции транспорта, используемого для перевозки больных в соответствии
с действующими методическими документами. Внутренние и внешние поверхности
транспортировочного модуля и автотранспорта обрабатываются путём орошения из
гидропульта разрешёнными для работы с опасными вирусами дезинфицирующими
средствами в концентрации в соответствии с инструкцией.
7.13. После экспозиции в течение 30 минут поверхности модуля
и автотранспорта промывают водопроводной водой с мылом в течение 5 минут при
расходе 200 мл/м2.
Фильтрующие элементы ТИБ и другие медицинские отходы
утилизируют методом сжигания.
7.14. Защитную и рабочую одежду по окончании транспортировки
больного подвергают специальной обработке методом замачивания в дезинфицирующем
растворе (3 % раствор перекиси водорода с 0,5 % ПАВ или другие дезинфицирующие
средства с доказанной противовирусной активностью в соответствии с инструкцией)
в течение 60 минут.
7.15. Все члены бригады обязаны пройти санитарную обработку
в специально выделенном помещении инфекционного стационара.
8. Порядок развертывания полевого инфекционного госпиталя
8.1. Полевой инфекционный госпиталь развертывается при
чрезвычайной ситуации в области общественного здравоохранения
санитарно-эпидемиологического характера, обусловленной особо опасной
инфекционной болезнью. Основанием к развёртыванию госпиталя является массовые
заболевания с тяжелыми клиническими проявлениями, при недостаточности или
отсутствии соответствующей госпитальной базы.
8.2. Полевой инфекционный госпиталь для изоляции и лечения
больных может быть развернут во временных помещениях (пневмо- и жесткокаркасных
модулях, палатках) на специально отведённой площадке.
8.3. Состав и количество лечебных отделений зависит от
характера очага опасных инфекционных заболеваний, количества поражённых и
больных.
8.4. При выборе земельного участка для полевого
инфекционного госпиталя следует учитывать:
- характер и масштаб чрезвычайной ситуации;
- санитарно-эпидемиологическую обстановку;
- территориальную розу ветров,
- возможность использования сохранившихся водопроводов,
артезианских скважин, колодцев и открытых водоёмов, систем энергоснабжения,
- возможность использования автомобильных дорог и других
путей сообщения для эвакуации поражённых (больных).
8.5. Земельная площадка для полевого инфекционного госпиталя
должна отвечать следующим требованиям:
- быть сухой, иметь ровный вертикальный профиль,
обеспечивающий естественный склон и отведение атмосферных осадков;
- иметь низкий уровень стояния грунтовых вод (не выше 1,5 м)
и чистую, хорошо фильтрующую почву;
- хорошо освещаться солнцем и проветриваться;
- иметь санитарно-защитный разрыв с очагом опасных
инфекционных заболеваний;
- размещаться вне территории природных очагов, эндемичных по
особо опасным инфекционным заболеваниям;
- быть удаленной от зоны возможных оползней, селевых
потоков, снежных лавин, а также от зон санитарной охраны источников питьевого
водоснабжения.
8.6. При развёртывании полевого инфекционного госпиталя
должны быть учтены следующие санитарно-эпидемиологические требования.
Не допускается размещать госпиталь на территориях,
использованных ранее под полигоны промышленных отходов, свалки, поля ассенизации,
скотомогильники, кладбища.
Через территорию полевого госпиталя не должны проходить
магистральные инженерные коммуникации городского (сельского) назначения
(водоснабжение, канализация, теплоснабжение, электроснабжение).
Размеры площадки под полевой госпиталь должны
соответствовать тройной величине суммы площадей всех сооружений, входящих в его
состав (лечебных и технических модулей, палаток и т.п.) или определяются из
расчёта 60 м2 земельной площади на одного пострадавшего.
8.7. Санитарные требования к площадке инфекционного
госпиталя предусматривают разделение ее территории на две зоны:
лечебно-диагностическую (для инфекционного госпиталя - зону строгого
противоэпидемического режима), на которой размещаются лечебные и
диагностические отделения, и зону обслуживания (административно-хозяйственную
зону), на которой располагаются помещения (модули, палатки) вспомогательного,
технического и бытового назначения. Между зонами устанавливается разрыв до 25 -
30 м.
8.8. Зонирование территории полевого госпиталя проводится с
учётом приоритетности лечебно-диагностической зоны. Она должна располагаться с
учётом розы ветров, с наветренной стороны по отношению к
административно-хозяйственной зоне (обязательно по отношению к прачечной,
площадкам для сбора мусора и другим объектам, являющимся потенциально опасными
в эпидемиологическом отношении или оказывающим неблагоприятное воздействие на
человека).
8.9. В полевом инфекционном госпитале должны быть
оборудованы раздельные въезды в административно-хозяйственную и лечебно-диагностическую
зоны.
8.10. В административно-хозяйственной зоне размещаются
следующие отделения и структуры:
- управление;
- аптека;
- хозяйственное отделение (пищеблок, площадка под резервуар
для хранения привозной воды, прачечная, площадки для сбора и утилизации
медицинских и бытовых отходов, туалеты и умывальники);
- инженерно-техническое отделение;
- транспортное отделение;
- склады.
8.11. Структура полевого инфекционного госпиталя должна
включать:
- приёмно-диагностическое отделение;
- изолированные инфекционные отделения, разделённые на две
палаты с предбоксом и с комнатой для обеззараживания инфицированного материала
(выделения больных, судна, белье и другие);
- санитарный пропускник с отдельными помещениями для снятия
и хранения личной одежды, душевыми и помещением для снятия и надевания рабочей
и защитной одежды, помещения для хранения и приготовления дезинфицирующих
растворов;
- блок обработки твёрдых и жидких отходов с помещениями для
обработки жидких и твёрдых отходов; помещение для обработки трупов;
- крематорий (печь) для утилизации твёрдых отходов (в том
числе и трупов);
- помещения для пребывания медицинского персонала,
работающего в госпитале.
8.12. Для работы в очаге опасных инфекционных заболеваний
приёмно-диагностическое отделение развёртывается в следующем составе:
сортировочный пост, сортировочная площадка, сортировочные помещения (модули,
палатки) для носилочных и ходячих поражённых при массовом поступлении,
отделение санитарной обработки (площадки для специальной обработки, дезинфекции
одежды и обуви, санитарной обработки поражённых), помещения для
амбулаторно-поликлинического приёма врачами-специалистами (хирург, травматолог,
отоларинголог, детский хирург, акушер-гинеколог и терапевт), диагностический
блок (кабинеты - рентгенологический, лабораторный, функциональной диагностики).
Приёмно-диагностическое отделение в период массового поступления пострадавших
развёртывается по пропускному типу (с учётом одновременного размещения в нем не
менее 100 - 120 ходячих и носилочных больных) для проведения медицинской
сортировки и оказания неотложной медицинской помощи.
8.13. Размер сортировочной площадки зависит от количества
поражённых, но должен быть не менее 100 м2 (10 м × 10 м).
Для хранения личных вещей поступающих поражённых должно быть
оборудовано складское помещение на территории госпиталя.
8.14. Госпитальное помещение оборудуются складными койками.
Койки следует размещать рядами перпендикулярно стенам. Расстояние от коек до
стен должно быть не менее 0,5 м. Расстояние между сторонами коек должно быть не
менее 0,8 м. На одного пострадавшего необходима площадь не менее 4 м2
при одноярусном размещении.
8.15. Система отопления в модулях должна обеспечивать
равномерное нагревание воздуха в помещениях в течение всего отопительного
периода, исключать загрязнение воздуха вредными веществами и запахами,
выделяемыми в процессе эксплуатации, не создавать шума, превышающего допустимые
уровни.
В пневмокаркасных модулях обогрев и вентиляция должна
осуществляться воздухом, предварительно подаваемым по воздуховодам от
нагревателя-калорифера, размещённого вне модуля. В палатках отопление
проводится локальными отопительными приборами.
8.16. Для обеспечения воздухообмена внутри инфекционного
отделения следует предусмотреть устройство приточных люков с фильтрами очистки
воздуха класса G7 и вытяжных воздуховодов на уровень 1,5 метра выше уровня
крыши. В каждом отделении предусмотреть установку кондиционеров или
сплит-систем.
8.17. Жидкие и твёрдые отходы должны подвергаться очистке,
обеззараживанию и утилизации в специальные локальные отстойники (септики), где
разбавляются дезинфектантом (5 % раствор щелочи) в соотношении 1:1,
выдерживаются в течение 60 минут и передаются в промежуточную ёмкость. Септики
и выгребы должны заполняться не более чем на 2/3 их объёма, наружные уборные
должны ежедневно убираться, дезинфицироваться, быть освещены в тёмное время
суток, окна - закрыты мелкоячеистой сеткой.
9. Организация и проведение дезинфекционных мероприятий в условиях
чрезвычайных ситуаций
8.1. Выбор дезинфекционных средств и тактики их применения.
Обеззараживание воды.
Для обеззараживания индивидуальных и коллективных запасов
питьевой воды используют дезинфицирующие средства предназначенные для этой цели
и имеющие свидетельство о государственной регистрации. В настоящее время
зарегистрированы и используются таблетированные препараты на основе
хлорактивных действующих веществ. Применяют средства в соответствии с
инструкцией по применению. Количество средств для обеззараживания воды рассчитывается
исходя из потребления до 5 литров питьевой воды на человека в сутки.
Для бытовых нужд (стирка одежды, мытье тела, уборка
помещений) следует использовать либо привозную воду, либо, при наличии условий,
воду открытых водоемов. Обеззараживание такой воды не требуется. Для питья,
приготовления пищи также можно использовать привозную кипяченую, либо
бутилированную воду.
8.2. Дезинфекция.
Сплошной дезинфекции территории в условиях ЧС не требуется.
Подлежат дезинфекции подвалы зданий, дворовые территории
частных домовладений, территории свалок, выгреба, скотомогильники, надворные
туалеты. Для дезинфекции используют хлорактивные дезинфицирующие средства -
хлорная известь, гипохлорит кальция, натриевая соль дихлоризоциануровой кислоты
и подобные, по режиму обработки поверхностей.
Для обработки больших площадей целесообразно использование
высокопроизводительного оборудования - генераторов аэрозолей различного типа.
Для обработки свалок, выгребов, скотомогильников, надворных
туалетов следует использовать сухую хлорную известь, хлорамин, гранулы
дихлоризоциануровой кислоты (0,5 - 1 кг/кв. метр) засыпая ими всю
обрабатываемую поверхность с последующим смачиванием водой (1 литр/кв. метр).
Посуду, кухонный инвентарь, бытовые предметы из металла,
пластмасс обрабатывают дезинфекционными средствами на основе четвертичных
аммониевых соединений или многокомпонентными, содержащими четвертичные
аммониевые соединения замачиванием, по режимам, установленным для конкретного
дезинфекционного средства. Также обрабатывают пищевые продукты в герметичной
упаковке - консервы, продукты в вакуумной упаковке, бутилированную воду.
В местах временного размещения людей проводят ежедневную
текущую дезинфекцию помещений дезинфекционными средствами на основе
четвертичных аммониевых соединений или многокомпонентными, содержащими
четвертичные аммониевые соединения, допущенными для использования в присутствии
людей по режимам обработки поверхностей, установленным для конкретного
дезинфекционного средства.
Для обработки рук людей в местах временного размещения
целесообразно обеспечить их средствами для гигиенической обработки рук.
8.3. Дезинсекция.
В теплый период года необходимо проводить обработку против
летающих насекомых (мухи, комары). Места обработки определяют по результатам
обследования и обнаружения летающих насекомых.
Для предупреждения выплода мух обрабатывают почву вокруг
мусоросборников, туалетов, выгребов.
Для предупреждения выплода комаров обрабатывают подвалы,
мелкие водоемы.
Для обработки используют средства, содержащие
фосфорорганические соединения, пиретроиды, другие, предназначенные для этой
цели.
В очагах клещевых инфекций, при наличии эпидемиологических
показаний и при численности клещей 0,5 и более особей на флаго/километр или
флаго/час проводят однократную акарицидную обработку акарицидными средствами,
предназначенными для этой цели.
Для обработки больших площадей целесообразно использование
высокопроизводительного оборудования - генераторов аэрозолей различного типа.
В помещениях временного размещения людей следует
использовать липкие ленты и приманки для борьбы с мухами, а также фумигирующие
средства для борьбы с комарами.
При выявлении головного педикулеза у людей в местах
временного размещения, обработку следует проводить в соответствии с инструкцией
по применению соответствующего педикулицидного средства.
В очаге головного педикулеза обработка мебели, стен, пола, а
также одежды не требуется.
При выявлении платяных вшей, дезинсекцию одежды и помещений
(пол, стулья, кушетки, дверные ручки и другие предметы) проводят педикулицидными
средствами на основе фентиона и малатиона.
При выявлении больных чесоткой в очаге подлежат обработке
акарицидными средствами пол, стулья, кушетки, дверные ручки и другие предметы,
с которыми больной или его вещи имели контакт.
9.4. Дератизация.
Проведение дератизации в очаге чрезвычайной ситуации
является обязательным. В зависимости от площади очага проводят сплошную
дератизацию, либо выборочную.
При сплошной дератизации приманку раскладывают во всех
строениях - подвалы, мусорокамеры, каналы инженерных сетей, другие места,
охватывая всю площадь, находящуюся в зоне чрезвычайной ситуации.
При выборочной дератизации приманку раскладывают в
строениях, наиболее привлекательных для грызунов - предприятия торговли,
общественного питания, пищевой промышленности, продовольственные склады и базы
и т.д. При наличии природных очагов проводят барьерную дератизацию по линии,
отделяющей территорию природного очага и населенного пункта.
В условиях чрезвычайной ситуации для проведения дератизации
следует использовать приманки с ядами острого действия - фосфид цинка, крысид.
Приманку раскладывать с осторожностью, в местах, недоступных для детей,
полезных животных.
В каждом строении (этаже) приманка раскладывается не менее
чем в 5 точках в количестве от 30 до 40 грамм.
Как при сплошной, так и при выборочной дератизации через 2
недели ее проводят повторно, в таком же объеме с использованием в качестве
действующего вещества антикоагулянтов II поколения.
9.10. Дезинфекционные мероприятия в очагах особо опасных
инфекционных болезней, массовых инфекционных болезней
Для проведения дезинфекционных мероприятий в очагах особо
опасных инфекционных болезней, массовых инфекционных болезней используют
дезинфекционные средства, антимикробная активность которых соответствует, либо
превосходит чувствительность микроорганизмов, вызвавших инфекционное
заболевание.
В случае, если возбудитель неизвестен, следует использовать
дезинфекционное средство, обладающее антимикробной активностью ко всем видам
микроорганизмов.
При выборе дезинфекционного средства следует
руководствоваться следующей таблицей, а также указаниями, изложенными в
инструкции по применению соответствующего средства.
Объекты, подлежащие обработке, порядок проведения
дезинфекции определяются с учетом механизма передачи инфекции - контактный, фекально-оральный,
трансмиссивный, воздушный.
Также, с учетом роли
переносчиков инфекции (членистоногие, грызуны) и их фактического обнаружения
осуществляются мероприятия по дезинсекции, дератизации.
|
Руководитель
Федеральной службы
по надзору в сфере защиты прав
потребителей и благополучия человека,
Главный государственный санитарный врач
Российской Федерации
|
А.Ю.
Попова
|
Приложение 1
Принципиальная
схема
развертывания палаточного городка временного размещения переселенцев
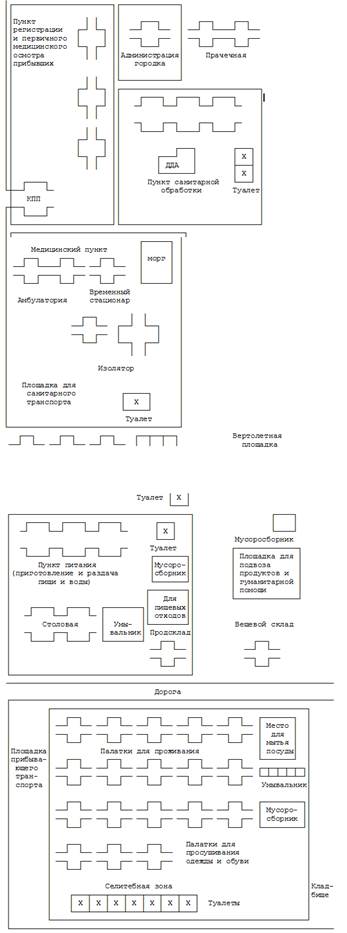
Приложение 2
Порядок
надевания и снятия защитной одежды
Порядок
надевания противочумного костюма Кварц-1М
Противочумный костюм КВАРЦ-1М надевают поверх рабочей одежды
(пижамы) в следующей последовательности:
- надеть брюки комбинезона;
- надеть рукава комбинезона (запрещается надевать
одновременно оба рукава во избежание разрыва комбинезона);
- надеть бахилы, заправив под них брюки, завязать завязки
бахил;
- привернуть фильтр к шлем-маске и надеть ее (заранее
прочитайте инструкцию по применению фильтра);
- надеть шлем-маску, подтянуть шнурок по горловине
шлем-маски;
- заправить пелерину шлем-маски под комбинезон;
- застегнуть текстильную застежку комбинезона снизу вверх
без отверстий и складок;
- надеть перчатки, заправив под них подрукавники, сверху
опустить рукава комбинезона;
- надеть вторую пару перчаток, заправив под них рукава
комбинезона.
Порядок
снятия противочумного костюма Кварц-1М
После окончания работы руки в перчатках обработать
дезинфицирующим раствором. Защитный костюм снимают на специальной площадке для
обработки в следующей последовательности:
- снять верхние перчатки;
- развязать завязки и снять бахилы;
- расстегнуть текстильную застёжку на комбинезоне;
- поднять рукава комбинезона и спустить перчатки с
подрукавников;
- снять защитную оболочку шлема, развязать стягивающую ленту
по горловине, снять шлем, отвернуть фильтр;
- комбинезон, бахилы, шлем без фильтра и перчатки сложить в
мешки для обеззараживания;
- снять перчатки и вымыть руки мыльным или дезинфицирующим
раствором.
Срок продолжительности пребывания в устройстве (костюме)
защитном противочумном «Кварц-1М»: до 3-х часов.
Костюм сохраняет свои свойства после многократной
дезобработки.
Гарантийный срок эксплуатации комплекта - 10 циклов
автоклавирования.
Гарантийный срок хранения фильтра - 5 лет со дня
изготовления.
Порядок
надевания противочумного костюма I типа
Противочумный костюм надевают поверх рабочей одежды (пижамы)
в следующей последовательности:
- большую косынку (капюшон) надевают так, чтобы закрыть лоб
до бровей, шею до подбородка, большую часть щёк; концы косынки завязывают на
шее сзади;
- противочумный халат надевают так, чтобы косынка или
капюшон были заправлены под него; тесёмки у ворота халата и пояс завязывают
спереди на левой стороне петлёй, после этого закрепляют тесёмки на рукавах;
- респиратор надевают на лицо так, чтобы верхний край его
доходил до нижней части орбит глаз, а нижний должен находиться под подбородком;
- очки должны быть пригнаны, стекла натирают специальным
карандашом (для предупреждения их запотевания) или используют очки с
маркировкой «защита от запотевания»;
- респиратор и очки можно заменить полнолицевой маской;
- надевают перчатки, предварительно проверив их на
целостность;
- с левой стороны за пояс халата закладывают полотенце;
- обувают резиновые сапоги.
При транспортировке модуля персонал (за исключением
водителя) дополнительно надевают клеёнчатый (полиэтиленовый) фартук, такие же
нарукавники и вторую пару перчаток или перчатки с защитой от проколов и
порезов, полотенце закладывают за пояс фартука с правой стороны.
Порядок
снятия противочумного костюма I типа
Защитный костюм снимают на специальной площадке для
обработки в следующем порядке:
- ноги в резиновых сапогах поочерёдно ставят в таз (поддон)
с дезинфицирующим раствором и протирают сверху вниз салфеткой (тампоном),
смоченной в дезинфицирующем растворе (6 % раствор перекиси водорода);
- в течение 1 - 2 минут моют руки в перчатках
дезинфицирующим раствором, после этого приступают к снятию костюма;
- вынимают полотенце и погружают его в бак с дезинфицирующим
раствором или бикс для последующего автоклавирования;
- фартук протирают смоченным в дезинфицирующем растворе
тампоном, снимают и складывают наружной стороной внутрь, снимают нарукавники и
вторую пару перчаток;
- очки или полнолицевую маску снимают, оттягивая от лица
двумя руками вперёд, вверх и назад за голову и опускают в 70 % этиловый спирт
или двукратно протирают. В случае использования респиратора его снимают,
оттягивая от лица, не касаясь при этом лица наружной стороной респиратора, и
помещают в ёмкость для дальнейшего автоклавирования (обеззараживания);
- развязывают тесёмки ворота халата, пояс и, опустив верхний
край перчаток, развязывают тесёмки рукавов, снимают халат, сворачивая наружную
его часть внутрь, погружают в ёмкость для обеззараживания;
- снимают косынку (капюшон), собирая все концы на затылке в
одну руку, погружают в ёмкость для обеззараживания;
- снимают сапоги (водонепроницаемые бахилы или галоши);
- снимают перчатки, при подозрении на нарушение целостности
проверяют в дезинфицирующем растворе, но не воздухом;
- руки тщательно обрабатывают 70 % этиловым спиртом и моют с
мылом.
После снятия каждой части костюма руки в перчатках погружают
в дезинфицирующий раствор.
Защитную одежду обеззараживают сразу после использования
полным погружением в дезинфицирующий раствор - 3 % раствор водорода перекиси с
0,5 % моющего средства с экспозицией 60 минут, после чего передают в стирку.
Приложение
3
Схема
полевого инфекционного госпиталя
Нормативные
ссылки
1. Федеральный закон от 30.03.1999 г. № 52-ФЗ
«О санитарно-эпидемиологическом благополучии населения» (с изменениями от 30
декабря 2001 г., 10 января, 30 июня 2003 г., 22 августа 2004 г., 9 мая, 31
декабря 2005 г.).
2. Федеральный закон от 21 декабря 1994 г. № 68-ФЗ
«О защите населения и территорий от чрезвычайных ситуаций природного и
техногенного характера».
3. Международные медико-санитарные правила (2005). Всемирная
организация здравоохранения. Второе издание.
4. Постановление Главного Государственного санитарного врача
Российской Федерации от 24 февраля 2009 года № 11 «О представлении внеочередных
донесений о чрезвычайных ситуациях в области общественного здравоохранения
санитарно-эпидемиологического характера».
5. Постановление Главного государственного санитарного врача
Российской Федерации от 24 февраля 2014 г. № 8 «Об усилении мероприятий по
санитарной охране территории Российской Федерации».
6. Санитарно-эпидемиологические правила СП
3.4.2318-08 «Санитарная охрана территории Российской Федерации».
7. Санитарно-эпидемиологические правила СП
1.3.3118-13 «Безопасность работы с микроорганизмами I - II группы
патогенности (опасности)».
8. Методические указания МУ
3.4.2552-09 «Организация и поведение первичных противоэпидемических
мероприятий в случае выявления больного (трупа), подозрительного на заболевания
инфекционными болезнями, вызывающими чрезвычайные ситуации в области
санитарно-эпидемиологического благополучия населения».
9. Методические указания МУК.4.1030-01
«Организация, обеспечение и оценка противоэпидемической готовности медицинских
учреждений к проведению мероприятий в случае завоза или возникновения особо
опасных инфекций, контагиозных вирусных геморрагических лихорадок, инфекционных
болезней неясной этиологии, представляющих опасность для населения Российской
Федерации и международного сообщения».
10. Методические рекомендации от 25 сентября 2001 г. №
2510/9978-01-34 «Санитарно-противоэпидемическое обеспечение пострадавших и
вынужденных переселенцев в чрезвычайной ситуации».
11. Методические рекомендации МР
1.1.0093-14 «Условия организации и функционирования пунктов временного
размещения и пунктов долговременного пребывания людей, прибывающих из зон
чрезвычайных ситуаций».
12. Постановление Правительства Российской Федерации от
21.05.2007 № 304
«О классификации чрезвычайных ситуаций природного и техногенного характера».
13. Федеральный закон от 21.12.1994 № 68-ФЗ
«О защите населения и территорий от чрезвычайных ситуаций природного и
техногенного характера».
Новости
Библиотека
Soft по ОТ и ПБ
Консультации
Агрегатор
Услуги
Форум
Золотой фонд
ССОТ
CHAT-OT


.webp)


